整形外科で診察できる膝の痛み5つと診断の流れを解説
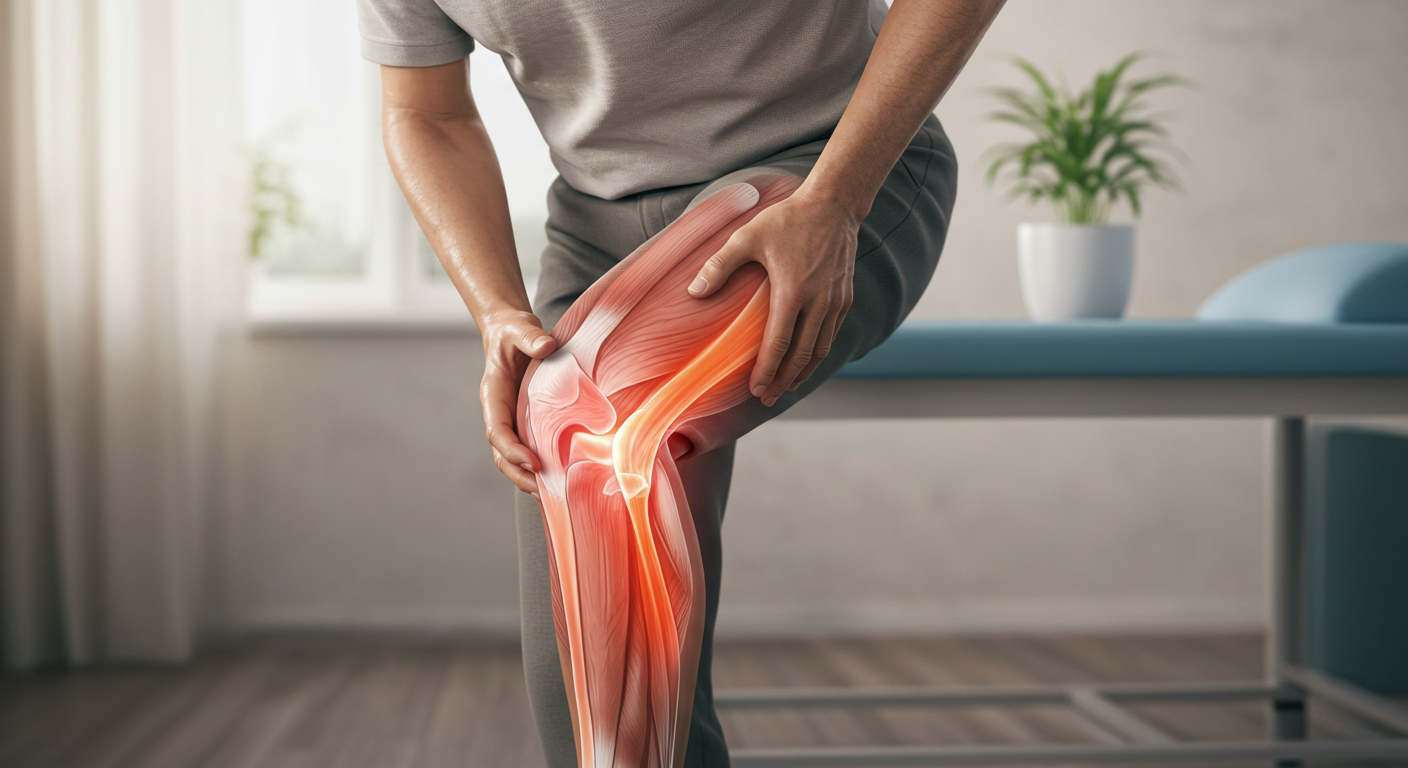
膝の痛みは、日常生活に大きな影響を与える代表的な症状の一つです。階段の上り下りや歩行など、普段何気なく行っている動作でも、膝に強い痛みや違和感を覚えると途端に行動が制限されてしまいます。
特に「最近、膝が痛むようになってきた」「朝起きたときや立ち上がりのときに違和感がある」といった不調を感じ始めた方は、早めに医療機関の診察を受けることが大切です。
整形外科では、膝の痛みに対して専門的な視点で原因を調べ、必要に応じて様々な治療法を提案していきます。
本記事では、整形外科の診察で特に注目される5つの代表的な膝の疾患をはじめ、診断ステップや具体的な治療法、そして予防策までを詳しくお伝えします。
膝の痛みを抱える方や、これからクリニックの受診を考えている方に向けて、よりスムーズに治療を検討できるよう、各段階の流れや注意点も合わせて紹介していきます。記事を最後まで読んでいただくことで、ご自身の症状に合ったケアや治療法を見つけるきっかけになれば幸いです。
この記事の流れ
整形外科で診察する膝の痛み5つの代表疾患
ここでは、整形外科で診察を受けるときによく挙げられる5つの疾患を取り上げます。
膝関節症治療法の比較
| 治療法 | 治療日数 | 金額 |
|---|---|---|
| BME再生療法 | 即日 最短 |
14万3千円 最安値 |
| PRP治療 | 3~4週間 | 30~50万円 |
| 培養幹細胞治療 | 6~8週間 | 120~150万円 |
BME再生療法なら即日治療・低価格で痛みを緩和!
つらい膝・肘・肩の痛みから即解放!
注射1本打つだけで痛みを緩和。他の治療法より安価で即日施術可能なBME再生療法で根本から改善を目指します。
※お気軽にご相談ください
050-1869-7918膝が痛む原因は人によって異なり、年齢や生活習慣、スポーツ歴など、個々の背景が大きく影響します。以下の見出しで紹介する疾患は、なかでも広く知られている代表的なものです。
変形性膝関節症の進行性症状
変形性膝関節症とは、膝の関節軟骨がすり減ったり変形したりすることで起こる慢性的な病気です。
年齢を重ねると、どうしても膝の軟骨が摩耗しやすくなります。軟骨が薄くなるにつれクッション機能が低下し、骨同士がこすれ合って痛みや炎症を起こしやすくなるのが特徴です。
初期段階では「少し膝が重い」「立ち上がりがつらい」といった軽い症状から始まり、進行すると膝が曲げ伸ばししにくくなったり、腫れや水がたまるなどの症状が見られることもあります。
早めの診断と治療を受けることで、進行を遅らせることが期待できるため、違和感を覚えたらできるだけ早く整形外科を受診するのがおすすめです。
半月板損傷の急性・慢性症状
膝の内部には、半月板と呼ばれる柔軟性を持った軟骨組織があり、クッションの役割を果たしています。スポーツ中の急激なひねり動作や、過度な負荷がかかったときに痛めやすい部分として有名です。
半月板を損傷すると、急性期には膝の中で「パキッ」とした音がして強い痛みを伴うこともあります。一方、軽度の損傷では、その場で痛みがそれほど強くなくても、日を追うごとに膝の動きが悪くなったり、長く座ったあとに膝を伸ばしづらいと感じる慢性的な症状が出る場合があります。
放置すると症状が悪化して変形性膝関節症の引き金になることもあるため、気になる違和感があれば専門家の診察を受けるようにしましょう。
膝蓋軟骨軟化症の特徴
膝蓋軟骨軟化症は、膝の皿(膝蓋骨)の裏側にある軟骨が柔らかくなったり傷んだりする疾患です。膝の皿まわりに痛みが生じやすく、階段の上り下りや長時間座っていたあとに膝を動かすときに、うずくような痛みを覚えることがあります。
若い人でも発症しやすく、運動部に所属している学生などが訴えるケースも多いです。痛みが軽い段階で無理を続けると、症状がさらに悪化してしまう可能性があるため、できるだけ早めに医療機関で検査を受けるのが望ましいでしょう。
膝蓋軟骨軟化症は放置すると慢性化しやすいため、早期のリハビリや適切な運動指導がカギになります。
靭帯損傷による不安定性
膝には前十字靭帯や後十字靭帯、内側側副靭帯など、関節を安定させるための靭帯が複数存在します。
これらの靭帯を損傷すると、膝が不安定になって歩行や走行時にぐらつくような感覚が生じ、痛みとともに機能障害を引き起こします。
激しいスポーツで膝を大きくひねったり、転倒して膝を打ち付けたりした際に受傷することが多いですが、軽い衝撃でも靭帯が傷んでしまうことはあります。靭帯の損傷は症状の程度により手術が必要になる場合もあるため、できるだけ早く正確な診断を受け、不安定感の原因をはっきりさせることが重要です。
関節リウマチの炎症性疾患
関節リウマチは自己免疫の異常が原因で関節に強い炎症が生じる病気で、膝の関節もその影響を受けやすい部位の一つです。
手や足の小さな関節から症状が広がっていくケースも多く、炎症が膝関節に及ぶと、腫れやこわばり、強い痛みが続くなどの症状が出やすくなります。
進行すると関節の変形が起こり、日常生活に支障をきたすことが少なくありません。適切な治療薬を使ったり、定期的な受診で炎症を抑えることができれば、症状の進行を抑えることも期待できるため、リウマチの疑いがある場合は早めの対処が大切です。
整形外科での膝の痛み診断3つのステップ
ここからは、整形外科で膝の痛みを診断するときにどのような流れで行うのか、その大まかなステップを紹介します。
痛みの原因を特定するためには、患者さんの症状や生活背景をしっかり聞き取る「問診」、画像検査などを使った「診断技術」、そして実際に触れて動きを見る「理学所見」が欠かせません。
詳細な問診による原因特定
診察ではまず、患者さんの痛みの状態や経過について詳しく尋ねられます。具体的には「いつから痛みがあるのか」「どんな動作で痛むのか」「痛みの強さは時間帯によって変化するのか」などが中心になります。
さらに、普段の生活スタイルや仕事、スポーツ経験なども確認し、痛みの原因や誘因となりうる要素を洗い出します。こうした問診を丁寧に行うことで、痛みの根本的な要因を見極め、無駄な検査や治療を避けることにもつながります。
最新機器による画像診断
問診や触診でおおよその見立てを立てたあと、X線検査(レントゲン)やMRI、場合によっては超音波検査などの画像診断を行います。
X線検査では主に骨の変形の有無や隙間の狭さなどを確認し、MRIや超音波検査では軟骨や靭帯、半月板などの軟部組織の状態を詳しく調べることができます。
最近では、より鮮明な画像が得られる装置や、撮影の際に患者さんの負担が少ない技術が導入されているクリニックも増えています。正確な画像情報をもとに、痛みの場所や程度、進行度を判断していくことが可能となります。
専門的な理学所見評価
画像だけではわからない膝の動き方や、どの方向に力をかけたときに痛みが強いかなどは、医師や理学療法士が直接患者さんの膝を動かしながら確認します。
関節の可動域や、力を入れたときの安定感、筋肉の硬さなども評価の重要なポイントです。こうした理学所見の結果は、より的確に治療方法を選択するうえでとても大事な判断材料となります。
同じ疾患でも、人によって筋力や柔軟性に違いがあるため、個々の状態に合わせた治療を行うためには欠かせないプロセスです。
膝の痛みに対する3つの専門治療
実際に診断が終わると、医師は患者さんの症状や生活スタイル、年齢などを踏まえて、最適な治療計画を提案します。
ここでは、膝の痛みに対して整形外科でよく取り入れられる3つの専門的な治療法に焦点を当ててみます。どの治療を選ぶかは、症状の段階や患者さんの希望によって異なるため、医師とよく相談しながら決定していくことが大切です。
注射療法による即効性の改善
痛みや炎症が強い場合や、水がたまりやすく膝が腫れているときは、注射療法が選択されることがあります。ヒアルロン酸注射で関節の潤滑を助けたり、ステロイド剤で炎症を鎮めるなど、その時の状態に応じて薬剤が使い分けられます。
注射療法は即効性が比較的高く、膝が痛くて歩くのもつらいといった方にとっては、短期間で日常生活を楽にする一つの手段となります。ただし、注射をするだけで根本的な問題が解決するわけではないため、適切なリハビリや筋力維持のための運動を併用するのが望ましいでしょう。
個別化されたリハビリ指導
注射や投薬などで炎症や痛みをコントロールしながら、膝の機能を回復させるために不可欠なのがリハビリです。
リハビリと言っても、すべての患者さんが同じメニューを行うわけではありません。変形性膝関節症なのか、靭帯を損傷しているのか、あるいは半月板にトラブルがあるのかによって、重点的に強化すべき筋肉やストレッチが異なります。
理学療法士による評価で弱点を洗い出し、少しずつ無理のない範囲で筋力をつけたり、柔軟性を高めるのがリハビリの基本です。個別化されたプログラムを続けることで、膝にかかる負担を緩和し、痛みの再発を防ぎやすくなります。
最新の再生医療アプローチ
近年、再生医療の分野は急速に進歩しており、軟骨や靭帯など従来は治しにくいとされてきた組織に対しても新しい治療法が期待されています。
細胞を利用した再生医療では、摩耗した軟骨の修復を促したり、損傷した組織の回復を助ける試みが行われています。
ただし、まだ保険適用の面で制限があったり、症例数が少ない治療もあるため、受ける際には医師から詳細な説明をしっかり聞き、自分の症状や費用面を含めたメリット・デメリットを考慮する必要があります。再生医療を希望する場合は、専門外来を設けている医療機関や豊富な実績を持つ医師を選ぶとより安心です。
整形外科医が勧める3つの予防対策
膝の痛みは、一度症状が悪化すると完治までに時間がかかることが多いため、できるだけ早い段階で予防策を取り入れることが重要です。
特に、普段の生活スタイルや運動習慣を見直すことで膝への負担を軽減し、ケガや変形を防ぐことにつながります。最後に、整形外科医が勧める代表的な予防対策を3つ紹介します。
生活習慣の適切な改善方法
まずは体重管理を意識することが大切です。膝は体重を支える要の関節なので、太りすぎると常に大きな負荷がかかりやすくなります。
一方、過度なダイエットで筋力が落ちることも逆効果になりますので、バランスの取れた食生活を心がける必要があります。また、靴選びも意外と見過ごせないポイントです。
クッション性のある履きやすい靴は歩行時の衝撃をやわらげ、膝の負担を軽くしてくれます。さらに、座りっぱなしを避け、適度に休憩をはさんで膝を伸ばしたり軽く曲げたりすることも予防につながります。
定期的な経過観察の重要性
膝に少し違和感がある段階でこそ、定期的な経過観察が重要となります。痛みがなくても定期的に整形外科を受診することで、進行している変化や軽度の炎症を早い段階で見つけることができます。
医師の指示を受けながら、必要に応じて画像検査や理学所見のチェックを行うことで、症状が大きくなる前に対応することができるのです。また、通院のたびにリハビリの効果や日常での動作チェックを行うことで、より適切な治療や運動指導につなげられます。
早期発見・早期治療の実践
膝の痛みは、放っておくと徐々に悪化して気づいたときには大きな手術が必要になるケースもあります。変形性膝関節症や半月板損傷などは初期症状がわかりにくい場合があるため、軽い痛みを我慢し続けてしまう方も多いです。
少しでも膝に異変を感じたら、なるべく早く医療機関の診察を受け、原因を突き止めることが何よりも大切です。早期に治療を始めれば、大がかりな手術や長期間のリハビリを回避できる可能性も高まります。
特に、スポーツを続けている方やハードな仕事をしている方は、年に数回程度のチェックを行うこともおすすめです。
まとめ
体重管理や靴選び、普段の動作での負担軽減など、小さな工夫の積み重ねは膝の健康を守るうえで非常に大きな意味を持ちます。痛みが出る前から定期的に受診して経過を観察しておくと、不意のケガや疾患の進行を早い段階で抑えることも可能です。
「まだそれほど痛くないから」と油断せず、もし膝に違和感を覚えたら、できるだけ早めに整形外科を受診してみましょう。クリニックの診療を予約し、適切な検査や治療を受けることで、膝を長く健康に保ち、快適な生活を取り戻すための第一歩を踏み出せるはずです。
膝関節症治療法の比較
| 治療法 | 治療日数 | 金額 |
|---|---|---|
| BME再生療法 | 即日 最短 |
14万3千円 最安値 |
| PRP治療 | 3~4週間 | 30~50万円 |
| 培養幹細胞治療 | 6~8週間 | 120~150万円 |
BME再生療法なら即日治療・低価格で痛みを緩和!
つらい膝・肘・肩の痛みから即解放!
注射1本打つだけで痛みを緩和。他の治療法より安価で即日施術可能なBME再生療法で根本から改善を目指します。
※お気軽にご相談ください 050-1869-7918
